消化器内科
消化器内科とは
消化器内科では、食物の通り道である消化管(食道、胃、小腸、大腸)及び、消化・吸収に関連する臓器(肝臓、胆のう、胆管、膵臓など)の疾患の診断・治療を専門に行います。
消化器のおもな役割は、身体に必要な栄養素を吸収することです。私達が毎日の食事で摂り込んだ食べ物は消化管を通って消化・吸収され、血液に乗って全身に送り届けられるとともに、吸収できない不要物を身体の外に排出しています。
また、消化管には食物と一緒にさまざまな異物が入り込んでくるため、細菌やウイルスなどの有害な物質から身体を守る高度な防御機能も備わっています。免疫システムを担う免疫細胞の約7割が腸に生息し、腸が免疫システムの中心的な役割を果たしていると言われており、胃腸の健康を守ることは、全身の健康維持のためにも必要不可欠です。
消化器は、偏った食習慣や身体的・精神的ストレスなどの環境因子、遺伝的背景など、さまざまなことが原因で不調を起こします。消化器の病気には多くの種類があり、食中毒のように激しい症状が出るものもあれば、自覚症状が全くなく、検査で初めて異常が見つかるものもあります。また、お腹のはりや便の異常などのよくある症状でも、たびたび繰り返す場合や長く続く場合には何らかの深刻な病気が隠れていることもあるため注意が必要です。
当院は、がんを含めた消化器の病気を発見し、皆様の健康を守るため、内視鏡検査・超音波検査・CT検査などを積極的に行っております。お腹の不調がある方は、放置せず早めにご相談ください。
以下のような症状に心当たりのある方は当院の消化器内科を
ご受診ください
- お腹が痛い
- 食後にお腹が張る
- 胃が痛いまたは重い
- みぞおちのあたりが痛い
- 胸やけする
- 吐き気がする
- げっぷが出る
- 食欲がない
- 胃にガスが溜まって苦しい
- 慢性的な疲労感があり、体重が急に減った
- 便秘や下痢を繰り返す
- 便に血が混ざる
- 黒いタール状の便が出る
- 酸っぱい液が胃からこみ上げる
- 皮膚や白目部分が黄色い など
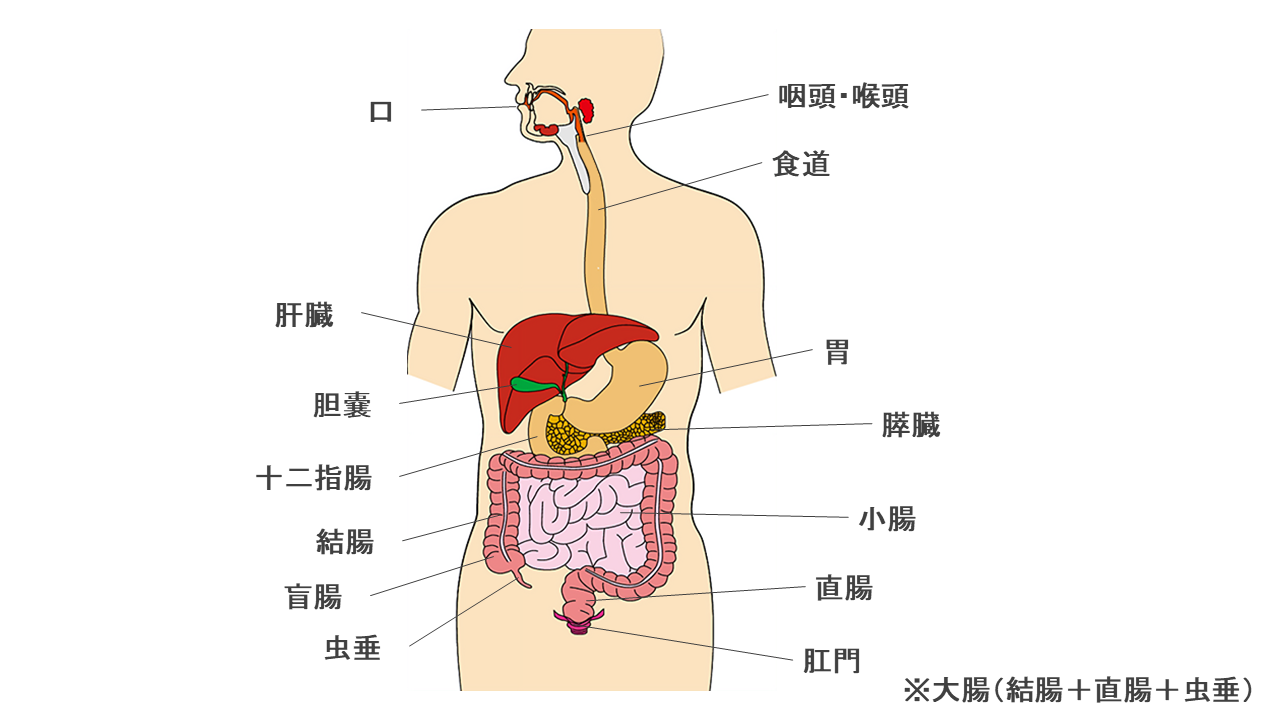
(図)消化器の構造
当院の特徴
1.日本消化器病学会・日本消化器内視鏡学会・日本肝臓学会専門医による診察が可能
当院の医師は、日本消化器病学会専門医・日本消化器内視鏡学会専門医・日本肝臓学会専門医として長年、さまざまな消化器の疾患・症例に取り組んできた経験・実績があります。急性の胃腸症状や長引く慢性症状はもちろん、通常の内科では診ることが難しい難病疾患や悪性腫瘍(がん)まで、消化器分野の専門性を活かしてレベルの高い診断・治療を行います。
2.幅広い消化器症状に対応する精度の高い検査
当院では、オリンパス社製の高性能な内視鏡システムを導入し、精度の高い胃内視鏡検査(胃カメラ)や大腸内視鏡検査(大腸カメラ)を行っています。内視鏡検査で苦痛が強い方は、鼻から挿入する経鼻での胃カメラや、眠りながら検査できる鎮静下での検査も可能です。さらに、より幅広い消化器症状に対応するため、小腸カプセル内視鏡検査、腹部超音波検査(腹部エコー)、腹部単純CT検査・造影CT検査なども実施しています。高画質でスピーディーな診断が可能なエコー、検査時の被ばくを低減するCTなど、グレードの高い検査機器を採用し、患者様の検査時の負担を減らしています。
3.平日及び土曜日の内視鏡検査が可能
当院は、平日だけでなく土曜日にも内視鏡検査を実施しており、症状のある場合や検診で精密検査が必要と言われた場合、原則2週間以内に内視鏡検査を行います。診断が付くまでは不安な気持ちになるものですが、早期に正確な結果を知ることで、速やかに治療に繋げることができます。
※ただし、通常のがん健診などでは月単位でお時間を頂くことがあります。ご了承ください。
4.早期診断でがんの完治を目指す
近年、日本では胃がんや大腸がんといった消化器系がんの罹患率が急速に増加しています*1。
消化器系のがんは初期であれば治癒率が高いですが、早期がんの多くは自覚症状が無く、かなり進行するまで症状が出ない場合が大多数です。当院では、積極的に胃・大腸内視鏡検査を実施し、内視鏡治療で完治できる段階の胃腫瘍(胃がん・胃腺腫)の診断を目指すほか、がん化リスクのある大腸ポリープの切除も多数行うなど、がんの早期発見に取り組んでおります。
消化器内科で扱うおもな疾患
当院の消化器内科ではおもに以下のような疾患の治療を行っています。
食道炎(逆流性食道炎・好酸球性食道炎など)
食道の粘膜に炎症が起きている状態です。
初期は無症状、もしくは胸やけや胃もたれといった胃の不快感を生じ、進行すると嚥下(えんげ:飲み込むこと)時にしみるようになり、胸の痛みや吐血(とけつ)を伴うこともあります。
食道炎は、薬剤やウイルス、真菌(カビ)などさまざまな原因で生じますが、最も発症数が多い逆流性食道炎は、胃液の逆流を防ぐ機能の障害(食道裂孔ヘルニアなど)などが原因で、、胃の内容物(おもに胃酸)が食道に逆流することで発症します。
慢性的な炎症が続く好酸球性食道炎は、摂取した食物などが抗原(アレルゲン)になり、アレルギー性の炎症を起こす白血球(好酸球)が消化管に多く集まることで生じると考えられています。ただし、発症のメカニズムはまだ完全に解明されておらず、完治が難しいことから、好酸球性胃腸炎とともに好酸球性消化疾患として国の指定難病になっています。
胃炎(ヘリコバクター・ピロリ菌感染症など)
胃の粘膜に炎症が起きている状態です。
発症すると胃もたれや胃の痛み、胸やけが起こり、吐き気、出血などを伴うこともあります。
暴飲暴食、ストレス、喫煙などで起こる急性の胃炎は、数日間で自然治癒することが多いです。
ヘリコバクター・ピロリ菌(以下ピロリ菌)の感染が原因で起こる慢性の胃炎は長期間炎症が続くことで萎縮性胃炎(いしゅくせいいえん)*2を引き起こし、胃・十二指腸潰瘍や胃がんの発症リスクが高くなります。
抗菌薬を内服しピロリ菌除菌を行うと、胃がん・潰瘍の発症リスクが抑制されます。
*2胃液や胃酸を分泌する組織が減少して胃の粘膜が薄くなって萎縮してしまう状態。
小腸・大腸炎(感染性・炎症性腸疾患など)
小腸または大腸の粘膜に炎症が起きている状態です。
暴飲暴食のほか、食物アレルギーなどの免疫機能の異常、細菌やウイルス感染などが原因で起こることがあります。感染によって起こる腸炎の場合、嘔吐や下痢を繰り返して脱水状態になりやすいため、症状が落ち着くまでしっかり水分摂取を行う必要があります。
自分の免疫細胞が腸の細胞を攻撃して炎症を起こす炎症性腸疾患は、潰瘍性大腸炎(かいようせいだいちょうえん)、クローン病、腸管ベーチェット病の3種類があり、血便や下痢、腹痛や発熱、体重減少などの症状を生じるのが特徴です。根治は難しいですが、近年はさまざまな治療薬が開発されており、症状を抑えて健常時と同様の生活を送れる方も増えてきました。多くの方は生涯治療を続ける必要があるため、それぞれ国の指定難病となっています。
胃・十二指腸潰瘍
食物を消化するための消化液(胃酸やペプシンなど)が胃や十二指腸の粘膜を傷付け、潰瘍(かいよう:粘膜の組織が剥がれ、内部からえぐられたような状態)ができている状態です。
みぞおちの痛みや、胃もたれ、胸やけ、吐き気、嘔吐、食欲不振などを生じ、進行すると出血や穿孔(せんこう:穴が開くこと)を生じ、吐血・黒い便(タール便)・激しい腹痛を伴うことがあります。
胃・十二指腸潰瘍は、身体的・精神的なストレス含め、さまざまな要因で起こり得ますが、ピロリ菌感染と、ある種の痛み止め(非ステロイド抗炎症薬)の使用が原因の約9割を占めます。胃潰瘍は、食事中~食後に痛みを生じることが多く、十二指腸潰瘍は空腹時、特に早朝に痛みを生じることが多いとされています。
急性虫垂炎(盲腸)
腸の入り口である盲腸から垂れ下がる虫垂(ちゅうすい)に炎症が起きている状態です。
異物(植物の種など)や糞石(ふんせき:便の塊)が虫垂の中に入って閉塞し、細菌感染を起こして発症すると考えられています。右下腹部に激しい腹痛を生じ、吐き気や発熱を伴うほか、腹膜炎(腹部の器官と内壁を覆う膜の炎症)を起こすこともあります。病初期はみぞおち(心窩部・胃のあたり)の違和感、痛みとして発症することもあり、注意が必要です。
胆のう炎
胆のうの粘膜に炎症が起きている状態です。食後、右上腹部や背中に強い痛みを生じ、吐き気や嘔吐などを伴います。
急性胆のう炎は、胆のう内にできた胆石*3などで胆のう管が閉塞し、胆のうの壁の粘膜に炎症が起きるものです。多くの場合手術が必要となります。
慢性胆のう炎は、炎症を繰り返すうちに胆のうの壁が厚くなり、胆のう自体が収縮してしまう状態です。急性胆のう炎に比べ症状は軽度な場合が多いですが、原因によってはがんを誘発する可能性があるため、適切な治療が必要です。
*3 胆汁から結晶化したコレステロールでできた固形物(結石)のこと。
胆管炎
胆管*4に悪性腫瘍(がん)や胆石が詰まり、溜まった胆汁が細菌に感染して炎症を起こした状態です。
高熱や黄疸(おうだん:白目や皮膚が黄色くなり、尿が褐色になる状態)のほか、右側の肋骨付近に痛みを生じます。閉塞した空間は細菌が増殖しやすいため重症化しやすく、ショックや意識障害を起こすと命に関わることもあるため、緊急治療が必要です。
*4 肝臓で作られた胆汁が肝臓から十二指腸へ流れ出る道のこと。
急性・慢性膵炎
膵臓の粘膜に炎症が起きている状態です。
急性膵炎は、胆石または過度の飲酒などが原因で生じることが多いですが、まれに腫瘍性病変が原因で起こすことがあります。上腹部や背中の痛みのほか、発熱、嘔吐、黄疸などを伴います。多くの場合は入院での治療が必要となります。
慢性膵炎は、炎症を繰り返すうちに膵臓の正常な細胞が壊れ、線維に置き換わってしまう状態です。男性は飲酒による発症が多いですが、女性は原因不明の場合も少なくありません。
上腹部や背中の痛み、吐き気、食欲不振のほか、進行すると膵臓の機能が低下して消化不良による下痢や体重減少が見られるようになり、糖尿病やがんを合併することもあります。
急性・慢性肝炎
肝臓の細胞に炎症が起こり、肝細胞が破壊されていく病気です。
急性肝炎は、薬剤やアルコール、自己免疫などによる発症もありますが、主に肝炎ウイルスの感染が原因です。肝炎ウイルスにはA~Eまでの5種類があり、A・E型は、水や食べ物を介して感染し、B・C・D型は血液や体液を介して感染します。全身倦怠感や食欲不振、吐き気や嘔吐などを生じるのが特徴です。
肝臓の炎症が6ヶ月以上続く慢性肝炎も、自己免疫、アルコール、脂肪肝(代謝機能障害関連脂肪肝炎)や、肝炎ウイルスのB・C型などさまざまな要因で起こり得ます。自覚症状に乏しいため、気付いていない人が多い可能性があります。放置していると徐々に肝臓が線維化し肝硬変・肝不全へ進行する場合や、経過で肝がんを合併することがあるため、適切な治療が必要です。
食道がん
食道の粘膜にできる悪性の腫瘍です。
日本人の場合、粘膜上皮にある扁平上皮細胞ががん化する扁平上皮がんが9割程度を占めており、喫煙や飲酒と強く関連しています。近年、逆流性食道炎に関連した腺がんが増加傾向にあるとされ、逆流性食道炎に関連した肥満や喫煙が危険因子と報告されています。
初期症状はほとんどなく、進行するにつれて飲食時の胸の違和感、飲食物がつかえる感じ、体重減少、胸や背中の痛み、咳、嗄声(させい:声のかすれ)などが現れます。
進行するとがん細胞が浸潤(しんじゅん:周辺の臓器に広がること)し、リンパ液や血液の流れに乗り、他の臓器へと転移するため早期発見が重要です。
胃がん
胃の粘膜にできる悪性の腫瘍です。
日本における胃がんのおもな原因はピロリ菌感染に関連したもので、99%がピロリ菌に関連したものであったと報告されています。
胃がんのおもな症状は、胃の痛みや不快感、違和感、胸やけ、吐き気、食欲不振、貧血、血便(黒い便)などがありますが、かなり進行するまで自覚症状がないこともあります。
がんが浸潤し、胃の外側にある漿膜(しょうまく)部分に達すると、大腸や膵臓、肝臓などに広がって腹膜播種(ふくまくはしゅ:がん細胞がお腹の中に散らばること)を起こすほか、リンパ液や血液の流れに乗って胃から離れた臓器にも転移します。
食べ物がつかえる、体重減少といった症状がある場合、進行胃がん(粘膜の深い層に達して広がるがん)の可能性があるため、早期に検査を受けることが重要です。
大腸がん(大腸ポリープ)
大腸(結腸または直腸)の粘膜にできる悪性腫瘍です。正常な粘膜から直接発生する場合と良性のポリープ(腺腫)*5が後にがん化する場合があります。
日本人の場合、S状結腸や直腸に発生することが多く、進行すると大腸の外側の壁まで広がり腹膜播種を起こすほか、リンパ液や血液の流れに乗って他の臓器に転移します。
初期症状はほとんどなく、健康診断などで見つかるケースが多いですが、進行するにつれて血便、便秘や下痢、便が細くなる(狭小化)、残便感、腹痛、嘔吐、貧血、体重減少などが現れます。
血便は、痔などの良性疾患でも生じることがありますが、便に血が混じる場合や検診で便潜血反応が陽性となった場合は、大腸の内視鏡検査を受けることが大切です。
*5大腸ポリープには、腺腫性ポリープ、過形成性ポリープ、炎症性ポリープなどがあり、腺腫性ポリープは5~10年でがん化する可能性が高いため、サイズに関係なく内視鏡検査時に切除して組織診断を行う必要がある。
胆のうがん
胆のうや胆のう管にできる悪性腫瘍です。胆管がんや十二指腸乳頭部がんと併せて胆道がんと呼ぶこともあります。
初期症状はありませんが、進行するにつれて腹痛、食欲の低下、体重減少、倦怠感、黄疸、白色便(白い便)、皮膚の痒みなどを生じます。胆のうは、肝臓や胆管、十二指腸、膵臓、大腸などの多くの臓器に囲まれており、発見時、すでに周辺の臓器に浸潤しているケースも多いことから、消化器系がんの中でも診断・治療が難しいと言われていますが、検診の腹部エコー検査などで偶然発見されるケースもあります。
膵がん
膵臓にできる悪性腫瘍です。膵臓内を通る膵管(すいかん)という管に発生することが多いです。
初期症状はほとんどなく、進行するにつれて腹痛や食欲不振、腹部膨満感、黄疸、腰や背中の痛みなどを生じます。また、急な糖尿病の発症や悪化が見られることがあり、糖尿病の発症や増悪ががん発見のきっかけになる場合もあります。また、膵がんの危険因子として家族歴や慢性膵炎、ある種の嚢胞性膵腫瘍などが挙げられており、定期的な画像検査を受けることで早期診断につながる場合があります。
肝臓がん
肝臓にできる悪性腫瘍です。肝臓に直接発生する原発性肝がんと、他の臓器から転移して生じる転移性肝がんがあります。
原発性肝がんは、過度のアルコール摂取や喫煙、メタボリックシンドロームによる発症もありますが、その多くはB型肝炎ウイルスやC型肝炎ウイルスの持続感染によるものです。
沈黙の臓器と呼ばれる肝臓は初期症状がほとんどなく、進行するにつれて腹部のしこりや圧迫感、痛みなどの症状が現れます。肝不全(肝機能が大幅に低下する)になると、腹水(ふくすい:腹腔に水が溜まる)やむくみ、黄疸、肝性脳症、破裂による出血などを伴うこともあります。
